Lichen planus (LP) is a chronic inflammatory condition of unknown cause that may affect the skin and/or mucosal
surfaces.
A band-like ‘lichenoid’ infiltrate of lymphocytes hugs the basal layer of the epidermis or epithelium.
Apoptotic basal keratinocytes release melanin into the dermis where it is taken up by macrophages. the
prevalence of autoimmune conditions, such as alopecia areata, vitiligo, and ulcerative colitis, is increased
in LP. Some studies suggest an increased prevalence of infections with hepatitis B or C virus. LP can also
be drug-induced. Many variants of cutaneous LP have been described. Itching is a common complaint.
Lichen nitidus may be a variant of LP.
What should I look for?
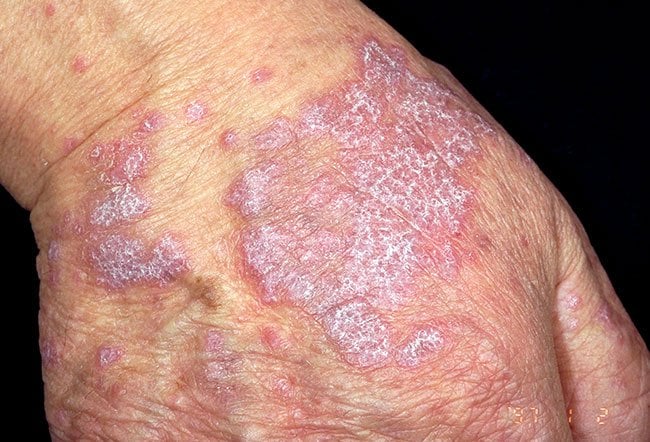
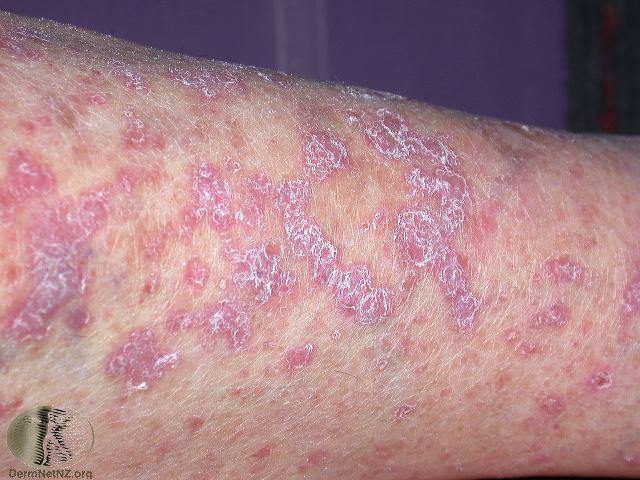
• Flat-topped, smooth, shiny, polygonal, purplish red, itchy papules (lichenoid papules) in a symmetrical
distribution, often involving flexural aspects of the wrists, but the rash may be localized or generalized.
Unlike eczema, the skin is not particularly scaly.
• Look closely to see the lacy white streaks (Wickham striae) that overlie the surface of the papules.
• Koebner phenomenon (papules arising in areas of trauma/ scratching).
• Lacy white streaks on the buccal mucosa (cannot be scraped off, unlike mucosal candidiasis) and other
oral and/or genital mucosal signs.
• Hypertrophic LP: itchy, hyperkeratotic, purplish nodules on the shins, resembling lichen simplex.
• Annular LP: often flexural. Look in axillae and on the shaft of the penis.
• Photoexacerbated LP: differentiate from cutaneous LE by checking antinuclear antibody (ANA) (often
negative in cutaneous LE) and taking a skin biopsy.
• Nail dystrophy: longitudinal ridging, atrophy of the nail plate, irreversible scarring with pterygium, and
loss of nails.
• Lichen planopilaris (LPP): patchy inflammation around hair follicles with destruction of follicles,
eventually leading to scarring alopecia. Differentiate from cutaneous discoid LE. LPP may affect body hair
and scalp—look for tiny purplish follicular papules, many of which contain a small central horn plugging
the ostium of the follicle.
• Keratoderma: LP causing a well-demarcated thickening of the skin on palms and soles. Look around the
edges of the inflamed skin to see the characteristic shiny papules.
• Painful erosive disease on the soles.
• LP pigmentosus (erythema dyschromicum perstans): seen in darker-skinned patients, usually from the
Indian subcontinent. Disease causes long-standing disfiguring macular greyish hyperpigmentation.
Inflammation is minimal, and treatments ineffective.
• Bullous LP: rarely, these patients have autoantibodies to the BP antigen BP180 (LP pemphigoides).